
Cuando hablamos de recuperar un diente no nos referimos simplemente a «tapar un agujero». La odontología actual ha avanzado mucho: devolvemos anatomía, textura y color para que nadie note que hubo una intervención. Es una mezcla de salud y arte. Si has sufrido una fractura, tienes caries profundas o el bruxismo ha hecho mella en tu dentadura, la reconstrucción es el camino para volver a comer, hablar y sonreír con seguridad.
¿Qué implica realmente salvar un diente?
Mucha gente confunde un empaste con una reconstrucción. Aunque la base es similar —eliminar la parte dañada y reponerla— la magnitud y el objetivo difieren. Un empaste trata cavidades pequeñas, generalmente por caries incipientes. Cuando el daño es extenso y afecta a una o varias cúspides del diente o al borde incisal, se requiere una arquitectura reparadora más compleja.
En estos casos entra en juego la pericia del especialista: restaurar la integridad estructural de la pieza. Imagina tu diente como una casa a la que se le ha caído un muro de carga; no basta con un parche, hay que reconstruir la estructura para que soporte el “techo”, que en la boca son las fuerzas de la masticación, sorprendentemente intensas.
Salvar un diente implica evaluar la cantidad de tejido sano restante, la posición en la boca, la oclusión (cómo encajan los dientes) y los hábitos del paciente. El objetivo no es solo dejarlo bonito, sino funcional y duradero: que vuelva a soportar la presión al masticar y a integrarse con el resto de la boca sin causar problemas en la articulación o en los músculos faciales.
Reconstrucción dental con composite
Una de las estrellas de la odontología conservadora es el composite: una resina sintética que se adhiere micromecánicamente al diente y puede mimetizarse con el esmalte natural. No todos los composites ni todas las manos trabajan igual, por eso la técnica y la experiencia del profesional marcan la diferencia.
La reconstrucción dental con composite se utiliza mayoritariamente cuando el daño es moderado. Es un tratamiento directo, generalmente realizado en una sola sesión. Su gran ventaja es la conservación de tejido: solo se elimina lo enfermo y se respeta al máximo lo sano.
La técnica de estratificación
Para lograr un resultado invisible no se coloca el material de golpe. Se usa la estratificación: capas de distintas opacidades y colores. Primero una capa que simula la dentina (la parte interna más oscura) y luego capas que imitan el esmalte (translúcido y brillante).
Este proceso exige tiempo y precisión. Si has visto empastes que se ven grises, opacos o planos, probablemente no se respetó la anatomía interna. Con una buena estratificación se recupera la vitalidad del diente, recreando surcos, mamelones y características únicas que permiten una integración natural con el resto de la boca.
Ventajas y limitaciones del composite
Ventajas: conservación de estructura dental, posibilidad de reparación directa, coste relativamente contenido y resultado estético inmediato. Limitaciones: mayor susceptibilidad a manchas con el tiempo (café, té, tabaco) y, en casos de fuerzas extremas o grandes pérdidas de tejido, menor resistencia que una restauración indirecta de cerámica.
Carillas Dentales para dientes rotos
En la llamada «zona social» de la sonrisa, los dientes frontales requieren una solución estética y resistente. Un traumatismo, una caída o morder algo duro puede fracturar un incisivo. Si la fractura afecta principalmente la cara visible del diente, las carillas suelen ser la opción ideal.
El uso de carillas dentales para dientes rotos ofrece un acabado estético superior y buena durabilidad. A diferencia de una reconstrucción puntual, la carilla cubre la parte frontal del diente, actuando como escudo estético y funcional.
Materiales y elección
Las carillas pueden ser de composite directo en clínica, carillas de composite labial trabajadas en laboratorio o carillas cerámicas (porcelana o disilicato de litio). Cada material tiene ventajas: las cerámicas tienen notable estabilidad de color y alta translucidez; las de composite son más fáciles y económicas de reparar y requieren menor desgaste dental.
La elección depende de la edad del paciente, la extensión de la fractura, hábitos como el bruxismo, y expectativas estéticas. En jóvenes o deportistas a menudo se opta por soluciones reversibles y reparables; en restauraciones definitivas de alta estética se prefieren cerámicas de calidad.
Diferencias entre carilla y reconstrucción simple
Si el diente está roto en un ángulo desfavorable, una adhesión simple de composite puede despegarse con el tiempo por palanca al morder. La carilla ofrece una mayor superficie de adhesión y distribuye mejor las fuerzas. Además, materiales como la porcelana mantienen color y brillo durante años, mientras que el composite puede amarillear o perder brillo.
Alternativas para daños severos: Incrustaciones y Coronas
Cuando la estructura remanente es insuficiente, rellenar directamente puede ser contraproducente: el diente podría fracturarse verticalmente hasta la raíz y terminar en extracción. Para evitarlo se recurre a la odontología indirecta.
Incrustaciones (Inlays y Onlays)
Son la opción intermedia entre un empaste grande y una corona. Si has perdido gran parte de la superficie de masticación pero aún conservas paredes sanas, se toma una impresión —hoy casi siempre con escáner digital 3D— y se fabrica una pieza de cerámica o resina endurecida en laboratorio. Encaja como un puzle y devuelve funcionalidad sin tallar en exceso.
Coronas de recubrimiento total
Se reservan para dientes muy comprometidos, a menudo tras una endodoncia. La corona envuelve el diente por completo, protegiéndolo de la fractura y restaurando forma y oclusión. Las coronas modernas de cerámica permiten excelentes resultados estéticos y buena resistencia.
En dientes con pérdida de pared y riesgo de fractura radicular, a veces es necesario colocar un poste intrarradicular antes de confeccionar la corona, para reforzar la estructura y asegurar una adhesión fiable.
Reconstrucción dental Antes y Después
Un diente roto que no contacta con su contrario puede generar dolor de cabeza, tensión cervical o problemas en la articulación temporomandibular. La reconstrucción busca restablecer el equilibrio de todo el sistema masticatorio: forma, función y estética.
A continuación mostramos un reciente caso de reparación de rotura borde incisal, fractura y reparación incisivo llevada a cabo en nuestra clínica.
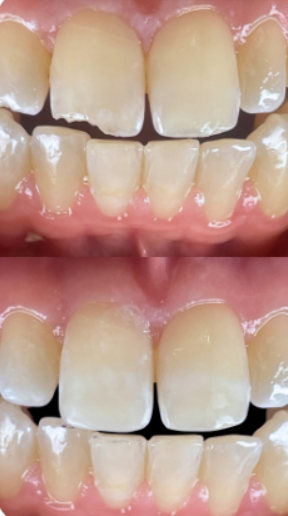
¿Duele el procedimiento?
La respuesta breve: no debería doler. La odontología actual prioriza el confort del paciente. Para reconstrucciones profundas se aplica anestesia local que insensibiliza por completo la zona; sentirás presión o vibración, pero no dolor agudo.
En dientes ya endodonciados a veces la anestesia no es necesaria, aunque muchos profesionales la administran por comodidad y para reducir el estrés del paciente, sobre todo cuando la sesión es larga o requiere varias técnicas.
Tras la intervención puede aparecer sensibilidad leve durante unos días, especialmente ante temperaturas extremas. Esto suele remitir con analgésicos suaves y una correcta higiene. Si la sensibilidad persiste o empeora, conviene volver al profesional para revisar la restauración.
En Centro Dental Smiling sabemos que cada diente cuenta y que una buena reconstrucción puede perdurar décadas si se realiza con los protocolos adecuados y el mimo necesario. No dejes que un diente roto te impida sonreír: en muchos casos la solución es más sencilla y menos invasiva de lo que imaginas.









 Consideraciones prácticas si deseas una sonrisa más blanca
Consideraciones prácticas si deseas una sonrisa más blanca
 Mantén la Boca Hidratada
Mantén la Boca Hidratada
 Tratamientos para el apiñamiento dental
Tratamientos para el apiñamiento dental
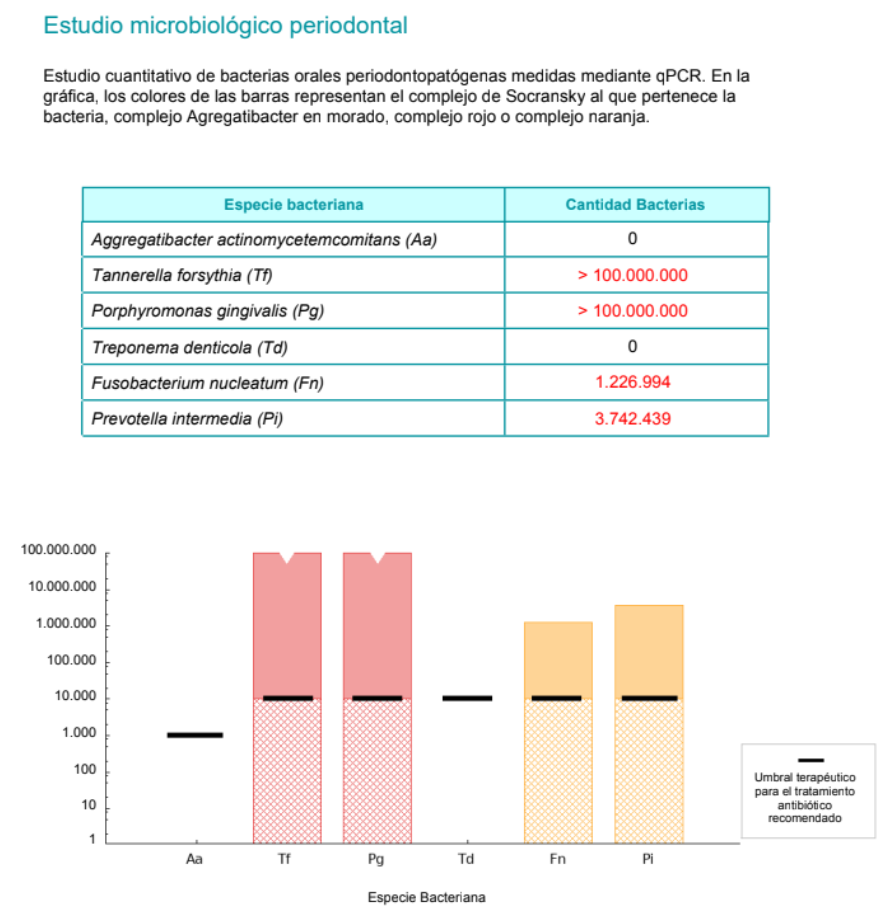 Cirugía periodontal
Cirugía periodontal
